Datorita tratamentelor eficiente pentru combaterea factorilor de risc, ratele de incidenţă ale bolii cardiovasculare (BCV) aterosclerotice sunt în scădere în multe ţări europene, dar încă reprezintă o cauză majoră de morbiditate şi mortalitate.
Principalii factori de risc cauzali şi modificabili pentru boala cardiovasulară aterosclerotică sunt nivelul seric crescut al lipoproteinelor ce conţin apolipoproteina B (dintre care lipoproteinele cu densitate mică- LDL– sunt cele mai numeroase), tensiunea arteriala crescută, fumatul şi diabetul zaharat.
Majoritatea medicamentelor sunt acum generice şi disponibile la preţuri accesibile. Totuşi, prevalenţa stilului de viaţă nesănătos este încă ridicată, iar factorii de risc pentru BCV aterosclerotică sunt foarte frecvent slab controlaţi, chiar şi la pacienţi consideraţi a avea un risc înalt (rezidual) de boală cardiovasculară.
Trebuie scazut LDL colesterolul?
Categoric DA! Rolul cauzal al LDL-c şi al altor lipoproteine apo-B în dezvoltarea bolii cardiovasculare aterosclerotice este demonstrat fără echivoc în studii genetice, observaţioanle şi intervenţionale. Dovezi din aceste studii au confirmat că evenimentul declanşator al aterogenezei este acumularea de LDL şi alte lipoproteine bogate în colesterol la nivelul peretelui arterial. [1]
Cat de mult trebuie scazut colesterolul LDL?
Primul pas este incadrarea pacientului in categoria de risc cardiovascular. Evaluarea riscului cardiovascular In functie de categoria in care este incadrat fiecare individ, obiectivele de scadere a LDL-colesterolului sunt diferite. Cu cat riscul este mai mare, valorile LDL-colesterol trebuie sa fie mai scazute.
De exemplu, tratamentul care trebuie instituit unui pacient cu valori LDL-colesterol crescute fara boala aterosclerotica este diferit de tratamentul unui pacient cu aceeasi valoare a LDL-colesterolului in sange dar cu boala aterosclerotica demonstrata (precum ateromatoza carotidiana evidentiata prin ecografie Doppler sau cu stenoze coronariene demonstrate prin angioCT coronarian).
Cum se pune diagnosticul de boală coronariană aterosclerotică
Din date clinice stim că reducerea relativă a riscului cardiovascular este proporţională cu reducerea absolută a LDL-C, indiferent de medicamentul(e) utilizate pentru obţinerea acestor modificări.
O abordare de intensificare treptată a tratamentului este recomandată pentru persoanele aparent sănătoase cu risc cardiovascular înalt sau foarte înalt, dar şi pacienţilor cu boală cardiovasculară aterosclerotică şi/sau diabet zaharat, luând în considerare riscul cardiovascular, beneficiile tratamentului, modificatorii riscului, comorbidităţile şi preferinţele pacientului.
Cele mai recente recomandări ale Ghidului european de prevenţie a bolilor cardiovasculare în practica clinică din 2021 menționează că la pacienţii cu boală cardiovasculară aterosclerotică diagnosticată SAU fără boală cardiovasculară aterosclerotică, dar cu risc foarte înalt, ținta tratamentului LDL-C trebuie sa fie sub 55 mg/dL comparativ cu ţinta anterioară, care era sub 70 mg/dl.
Cum poate fi scazut colesterolul?
Pentru a reduce colesterolul, în special particulele LDL și VLDL care transportă colesterolul și trigliceridele, aveți mai multe strategii nutriționale și farmacologice.
Abordări nutriționale:
Reducerea aportul de carbohidrați: Acest lucru duce la o reducere a trigliceridelor, care ajută indirect la scăderea nivelului de colesterol.
Scăderea grăsimilor saturate: reducerea aportului de grăsimi saturate poate ajuta la scăderea apolipoproteinei B (apoB), un marker al concentrației de particule LDL
Abordări farmacologice:
Statine Aceste medicamente acționează prin inhibarea sintezei colesterolului în ficat, ducand la o creșterea receptorilor LDL de pe celulele hepatice, ceea ce ajută la eliminarea colesterolului LDL din sânge.
Inhibitori PCSK9: pentru cazurile severe, cum ar fi cele cu hipercolesterolemie familială, inhibitorii PCSK9 pot scădea semnificativ colesterolul prin îmbunătățirea capacității ficatului de a elimina LDL din sânge.
Modificări ale stilului de viață:
Adoptarea unui stil de viață care susține sănătatea cardiovasculară este, de asemenea, crucială. Aceasta poate include:
Exerciții regulate
Menținerea unei greutăți optime.
Evitarea fumatului.
Gestionarea eficientă a stresului.
Aceste eforturi combinate – dietă, medicamente (acolo unde este necesar) și stilul de viață – pot ajuta în mod eficient la gestionarea și reducerea nivelului ridicat de colesterol.
Valorile tinta ale LDL-c in functie de nivelul de risc cardiovascular
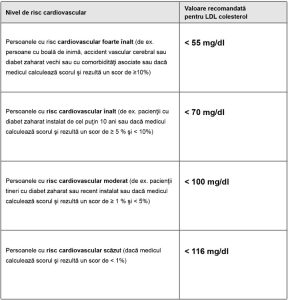
Pentru pacienţii cu BCV aterosclerotică ce prezintă un al doilea eveniment vascular în decurs de 2 ani (nu neapărat de acelaşi tip ca primul) sub tratament maxim tolerat cu statină, poate fi luată în considerare o ţintă chiar mai joasă a LDL-Colesterolului de sub 40 mg/dl.
Ţinta tratamentului LDL-C de <1,4 mmol/L (55 mg/ dL) la pacienţi cu BCV aterosclerotică dignosticată sau fără BCV aterosclerotică dar cu risc foarte înalt este mai mică decât ţinta anterioară de 1,8 mmol/L (70 mg/dl) din Ghidul de Prevenţie din anul 2016. Acest obiectiv mai redus a fost stabilit pe baza datele unor studii de randomizare mendeliană recente, meta-analize ale Cholesterol Treatment Trialists’ Collaboration, trialuri clinice randomizate cum ar fi IMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial) [3], şi mai recent studiile privind rezultatele clinice ale inhibitorilor de proprotein convertaza subtilizin/kexin tip 9 (PCSK9) [4,5,6].
Se prefera o abordare etapizată a ţintelor terapeutice, în care intensificarea tratamentului e luată în considerare în funcţie de beneficiul anticipat, efectele adverse şi – important – preferinţele pacientului.
Deoarece nu toate medicamentele sunt tolerate, disponibile sau accesibile din punct de vedere financiar, tratamentul ar trebui să fie focalizat asupra obţinerii nivelurilor LDL-C cât mai apropiate de ţintele stabilite. Tratamentul ar trebui să fie stabilit în urma deciziilor luate în comun de către pacient şi medic.
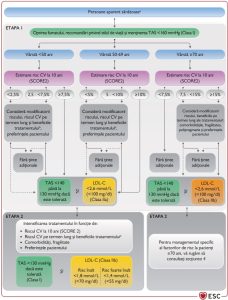
Scaderea LDL colesterol
Meta-analize ale studiilor clinice au indicat că reducerea relativă a riscului cardiovascular (CV) este proporţională cu reducerea absolută a LDL-C, indiferent de medicamentul(e) utilizate pentru obţinerea acestor modificări, fără a exista o limită inferioară a valorilor LDL-C. [2]
Scăderea prelungită a LDL-C este asociată cu risc mai scăzut de BCV aterosclerotică, iar rezultatele trialurilor randomizate controlate (RCT) indică faptul că reducerea LDL-C scade în condiţii de siguranţă riscul CV chiar şi la valori scăzute ale LDL-C (ex. 55 mg/dL).
Reducerea relativă a riscului CV este proporţională cu valoarea absolută a modificării LDL-C, indiferent de medicamentul/ medicamentele folosite. Benefi ciul absolut al scăderii LDL-C depinde de riscul absolut de BCV şi de valoarea absolută a reducerii LDL-C, deci chiar şi o mică reducere absolută a LDL-C poate fi benefică la pacienţii cu risc înalt sau foarte înalt
Evaluarea riscului cardiovascular
Evaluarea riscului nu este un eveniment unic; ar trebui repetată, de exemplu, la fiecare 5 ani, deşi nu există date empirice care să stabilească intervalele.
Comunicarea riscului cardiovascular
O comunicare clară a riscurilor şi beneficiilor este foarte importantă înaintea iniţerii oricărui tratament.
Reducerea riscului cardiovascular la nivel individual începe cu o estimare corespunzătoare a riscului urmată de comunicare eficientă a acestuia şi a reducerii preconizate prin tratarea factorilor de risc. Interacţiunea dintre medic şi pacient este complexă, iar comunicarea riscului către pacienţi poate fi o adevărată provocare. Nu există o singură abordare „corectă“; mai degrabă,
aceasta depinde de preferinţele individuale şi de capacitatea pacientului de a înţelege informaţiile oferite, ce poate varia în funcţie de nivelul de educaţie. Percepţia riscului este de asemenea puternic influenţată de factori emoţionali cum ar fi frica, optimismul etc. („Pacienţii nu gândesc riscul, aceştia simt riscul”).
Este util să se stabilească dacă pacienţii înţeleg riscul, reducerea anticipată a riscului, dar şi argumentele pro sau contra ale intervenţiei. De asemenea, este important să se identifice ce este important pentru bolnavi. De exemplu, unii pacienţi pot să prefere să nu urmeze tratamente medicamentoase, în timp ce pentru alţii adoptarea unui stil de viaţă sănătos ar fi mult mai dificilă. În ceea ce priveşte rezultatele tratamentului, pentru unii pacienţi reducerea mortalităţii este crucială, în timp ce pentru alţii este mai importantă scăderea riscului de boală. Expunerea riscului pe termen scurt poate motiva unii pacienţi, pe când beneficiul pe termen lung poate avea un impact mult mai semnificativ în cazul altora.
Beneficiile tratamentului individualizat
În toate cazurile în care recomandările pentru intervenţii individualizate de reducere a riscului sunt „puternice” (clasa I sau IIa), este important de luat în calcul faptul că mulţi pacienţi care au primit o informare adecvată a riscurilor, adeseori (până la 50% din cazuri, conform unor studii) optează în mod conştient să renunţe la intervenţia propusă. Acest fapt se aplică nu numai în legătură cu măsurile de schimbare a stilulului de viaţă, ci şi cu tratamentul medicamentos. Aparent, ceea ce medicii consideră o reducere a riscului suficientă cu un efort rezonabil sau iniţierea unui medicaţii cu un număr redus de reacţii adverse nu corespunde mereu cu părerea pacienţilor.
Este valabilă şi situaţia inversă: nu doar că unii pacienţi la risc (foarte) înalt resping intervenţiile, dar unii pacienţi cu risc moderat-scăzut pot fi foarte motivaţi să îşi scadă riscul şi mai mult. De aceea, recomandările de tratament nu sunt niciodată „absolut necesare” pentru pacienţii cu risc (foarte) înalt, dar nici „contraindicate” pentru pacienţii cu risc moderat-scăzut.
Există dovezi că o proporţie mai mare de femei, comparativ cu barbaţii, au o conştientizare scăzută a riscului CV şi necesită intevenţie terapeutică. Astfel, se impun eforturi pentru îmbunătăţirea conştientizării, evaluarea riscului şi tratament în cazul femeilor.
Medicii ar trebui să ofere o prezentare personalizată a ghidurilor de practică medicală cu scopul de a îmbunătăţi înţelegerea, de a încuraja modificarea stilului de viaţă şi de a susţine aderenţa la terapia medicamentoasă. Aplicarea acestora în practica zilnică prezintă diferite difi cultăţi. Abilitatea pacienţilor de a adopta un stil de viaţă sănătos depinde de factori cognitivi şi emoţionali, de impactul diagnosticului sau simptomelor, de factori socioeconomici, de nivelul de educaţie şi de sănătatea mentală. Susceptibilitatea percepută faţă de boală şi severitatea anticipată a consecinţelor sunt de asemenea componente importante ale motivaţiei pacienţilor.
Referinte:
[1] Ference BA, Ginsberg HN, Graham I, Ray KK, Packard CJ, Bruckert E, Hegele RA, Krauss RM, Raal FJ, Schunkert H, Watts GF, Boren J, Fazio S, Horton JD, Masana L, Nicholls SJ, Nordestgaard BG, van de Sluis B, Taskinen MR, Tokgozoglu L, Landmesser U, Laufs U, Wiklund O, Stock JK, Chapman MJ, Catapano AL. Lowdensity lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38:24592472.
[2] Cholesterol Treatment Trialists’ (CTT) Collaboration, Baigent C, Blackwell L, Emberson J, Holland LE, Reith C, Bhala N, Peto R, Barnes EH, Keech A, Simes J, Collins R. Effi cacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:16701681.
[3] Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis BS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, Bohula EA, Reist C, Wiviott SD, Tershakovec AM, Musliner TA, Braunwald E, Califf RM, IMPROVEIT Investigators. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med 2015;372:23872397.
[4]. Sabatine MS, Giugliano RP, Keech AC, Honarpour N, Wiviott SD, Murphy SA, Kuder JF, Wang H, Liu T, Wasserman SM, Sever PS, Pedersen TR, FOURIER Steering Committee and Investigators. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med 2017;376:17131722.
[5]. Schwartz GG, Steg PG, Szarek M, Bhatt DL, Bittner VA, Diaz R, Edelberg JM, Goodman SG, Hanotin C, Harrington RA, Jukema JW, Lecorps G, Mahaffey KW, Moryusef A, Pordy R, Quintero K, Roe MT, Sasiela WJ, Tamby JF, Tricoci P, White HD, Zeiher AM, ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med 2018;379:20972107.
[6]. Ridker PM, Rose LM, Kastelein JJP, Santos RD, Wei C, Revkin J, Yunis C, Tardif JC, Shear CL, Studies of PCSK9 Inhibition and the Reduction of vascular Events (SPIRE) Investigators. Cardiovascular event reduction with PCSK9 inhibition among 1578 patients with familial hypercholesterolemia: Results from the SPIRE randomized trials of bococizumab. J Clin Lipidol 2018;12:958965
